Почему казахстанцы все равно идут в платные клиники
За три года Фонд социального медицинского страхования направил на оплату медпомощи более 7,4 триллиона тенге. Охват застрахованных вырос до 81,9%, число незастрахованных сократилось почти на 360 тысяч человек. И при этом каждый четвертый казахстанец обращается в частную клинику, каждый пятый занимается самолечением, передает корреспондент Kazinform.

Деньги есть
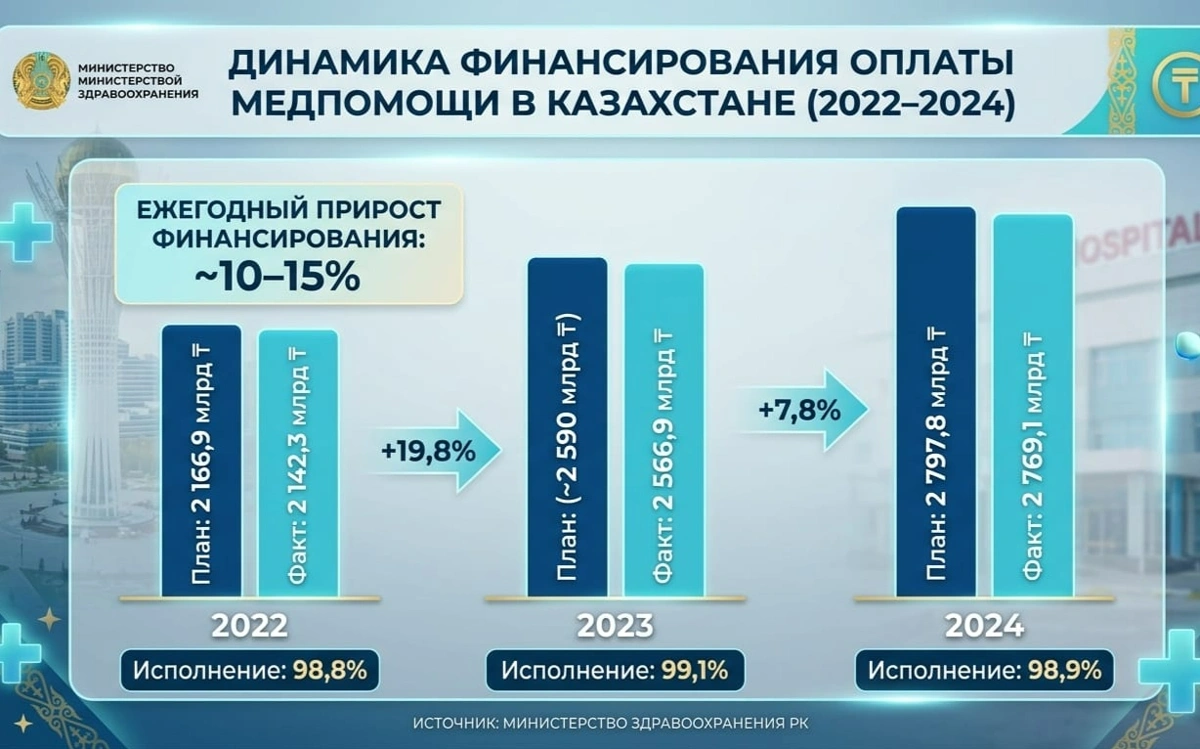
Цифры, которые приводит ФСМС, впечатляют. В 2022 году фактические расходы Фонда на оплату медпомощи составили 2 142,3 млрд тенге при плане 2 166,9 млрд — исполнение 98,8%. В 2023-м — 2 566,9 млрд тенге (99,1%). В 2024-м — 2 769,1 млрд тенге при плане 2 797,8 млрд (98,9%). Ежегодный прирост финансирования — порядка 10–15%.
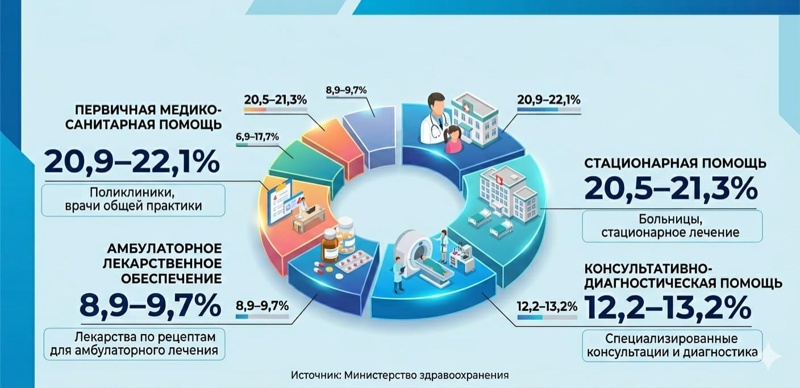
Структура расходов отражает приоритеты системы: наибольший удельный вес занимают первичная медико-санитарная помощь (20,9–22,1%), стационарная помощь (20,5–21,3%), консультативно-диагностическая помощь (12,2–13,2%) и амбулаторное лекарственное обеспечение (8,9–9,7%).
Охват населения также растет. В 2023 году застрахованными числились 80,9% граждан, в 2024-м — уже 81,9%. Численность незастрахованных за тот же период сократилась с 3 764 755 до 3 405 202 человек — минус 359 тысяч, или 9,6%.
Отдельного внимания заслуживает показатель фактического обращения. По данным ФСМС, в 2024 году на уровне первичной медико-санитарной помощи (ПМСП) услугами в рамках ОСМС воспользовались 11,91 млн человек, стационарной — около 2,4 млн. По гарантированному объему бесплатной медицинской помощи (ГОБМП) на первичном уровне помощь получили порядка 16 млн казахстанцев.
Доверие не покупается
Однако, есть и другая статистика. По результатам исследования, проведенного Центром социальных и политических исследований «Стратегия» в декабре 2023 года, 51,2% казахстанцев при проблемах со здоровьем обращаются в государственные медицинские учреждения по месту жительства, 24,4% — в частные клиники, 18,7% стараются решить проблему самостоятельно.
Социолог Гульмира Илеуова, комментируя эти данные, обращает внимание на тревожную закономерность: самолечением занимаются вовсе не те, у кого есть деньги на частную медицину.
— Сельская местность и группы населения с низкими доходами — именно те категории, которым требуется особое внимание в силу слабой развитости медицинской инфраструктуры. Здесь обращение к врачам часто заменяется самолечением, а частные клиники остаются недоступными. В результате болезни не получают своевременного контроля и постепенно переходят в более тяжелые формы. Именно в этих социальных слоях недуги запускаются чаще всего, что делает проблему особенно острой и требует системного решения., — рассказала Гульмира Илеуова.

Еще более показательны ответы на прямые утверждения о системе ОСМС. 77% опрошенных считают, что медицинские услуги должны предоставляться гражданам бесплатно. 75,4% убеждены: взносы по медицинскому страхованию должны быть добровольными. 61% согласились с тем, что после введения ОСМС доступность медицинских услуг и лекарств не изменилась. 65,4% прямо заявили: медицинское обслуживание не улучшилось. А 57,1% признались, что не доверяют государственным инициативам в сфере здравоохранения, в том числе самой системе ОСМС.
Удовлетворенность состоянием здравоохранения — фактически 50 на 50: 49,6% в той или иной мере удовлетворены, 45,4% — неудовлетворены, 5% затруднились с ответом. Для системы, в которую ежегодно вкладываются триллионы, это провальный показатель восприятия.
Жалобы: меньше — но острее
Официальная статистика обращений в ФСМС фиксирует противоречивую картину. Общее число жалоб по вопросам оказания медпомощи снизилось на 11,1%: с 16 454 в 2023 году до 14 622 в 2024-м. Казалось бы, прогресс. Однако число обращений непосредственно по фактам отказа в предоставлении медицинских услуг за тот же период выросло на 19,3% — с 5 970 до 7 128 случаев.
Фонд оговаривается: обращение пациента не означает подтверждения неправомерного отказа. Примерно 80% жалоб поступают от застрахованных граждан, 20% — от незастрахованных. На практике ограничения чаще связаны не с отсутствием услуги в реестре, а с организационными факторами — сроками ожидания, маршрутизацией, кадровыми и ресурсными возможностями конкретной медорганизации.
— В системе здравоохранения ощущается определенное торможение со стороны медицинского персонала. Нередко врачи не спешат сразу озвучивать все положенные меры и стараются не направлять пациента к специалисту без настойчивого запроса. Однако если человек информирован, приходит с четкой позицией, требует и настаивает — система вынуждена реагировать и обслуживать его в полном объеме. К сожалению, таких людей немного, и именно это делает проблему особенно заметной., — отметила Гульмира Илеуова.
Что с двойной оплатой?
Один из самых болезненных вопросов — так называемая «двойная оплата», когда пациент платит за услугу, которая уже включена в систему страхования. По данным мониторинга ФСМС, в 2023 году было выявлено лишь три таких случая. В двух из них пациентам вернули деньги, в одном — применены меры воздействия на сумму 107,9 тыс. тенге.
В 2024 году выявлен уже 941 случай на общую сумму 114,4 млн тенге. Рост — более чем в 300 раз. Фонд объясняет: это не резкое ухудшение ситуации, а «усиление цифрового контроля и расширение применения форматно-логического контроля». Иными словами, нарушения существовали и раньше — просто их не видели.
Законодательство в этой сфере однозначно: пункт 9 статьи 202 Кодекса РК «О здоровье народа и системе здравоохранения» прямо запрещает взимать плату за медицинскую помощь, оказываемую в рамках ГОБМП и ОСМС. Факты нарушений подлежат фиксации и квалифицируются как дефект. Тем не менее механизм выявления этих фактов заработал в полную силу лишь после многолетнего де-факто существования проблемы.
Государственный долг перед системой: невидимая часть айсберга
Официальные ответы Минздрава и ФСМС не затрагивают тему, которую Гульмира Илеуова называет ключевой для понимания системных сбоев — хроническое недофинансирование Фонда со стороны государства.
— Из года в год государство не дофинансирует фонд. Долг государства перед ОСМС постоянно очень большой. В прошлом году, по-моему, около 700 млрд тенге государство не перечислило в Фонд обязательного медицинского страхования. Соответственно, это не было перечислено клиникам и больницам, и они либо не оказывали услуги, либо оказывали в долг, — добавила Гульмира Илеуова.
По мнению социолога, именно здесь — корень проблемы с доступностью помощи в конце года, когда аптечные запасы иссякают, а очереди на плановые операции растут.
— К концу года в системе здравоохранения часто возникает дефицит лекарственных средств, и эта нагрузка неизбежно перекладывается на плечи самих пациентов. На поверхности остаются ОСМС и ГОБМП — механизмы, призванные гарантировать бесперебойную помощь. Фактически речь идёт о нескольких государственных структурах и институциях, которые должны обеспечивать стабильность системы. Однако стоит чему-то пойти не так, и вся ответственность в общественном восприятии оказывается возложенной именно на ОСМС, — рассказала социолог.
Дорогостоящие операции по замене суставов, офтальмологические вмешательства, кардиохирургия — все это реально происходит и реально оплачивается из средств ОСМС. Однако работающие граждане, регулярно платящие взносы, зачастую оказываются в проигрыше — очереди к узким специалистам, трудности с маршрутизацией, сложности с анализами.
Охват растет, понимание — не всегда
За первые три месяца 2026 года филиалами ФСМС проведено 1 024 мероприятия, охвачено 71 451 участник, размещена 18 691 единица наглядных материалов, распространено 36 230 экземпляров полиграфической продукции. В 2024 году информационно-разъяснительной работой охвачено более 2,4 млн граждан — против 384,9 тысячи в 2023-м. Рост шестикратный.
Однако в том же 2024 году опрос на корпоративном сайте Фонда показал: главными проблемами остаются длительное ожидание медицинских услуг (30,7% респондентов) и неудовлетворенность качеством медпомощи (11%). Это сигнал: информированность и удовлетворенность — не одно и то же.
— По программе ГОБМП население остается плохо информированным. ОСМС, напротив, чаще звучит в публичном поле и именно оно вызывает наибольший негатив и непонимание. При этом для пятнадцати специальных категорий система все же выполняет свою функцию достаточно качественно. Однако сам бренд медицинского страхования уже прочно ассоциируется с негативом. С одной стороны — недоверие и раздражение, с другой — значительная часть граждан находится в «серой зоне»: они ничего не выплачивают, но когда речь заходит о здоровье, начинают активно возмущаться, — отметила эксперт.
Около 40% участников опроса, относящихся к категории самозанятых и безработных признавались: они попросту не знают, как оплачивать взнос по медстрахованию. Еще часть сознательно не платит — в расчете на то, что в крайнем случае государство «как-нибудь вылечит» в рамках гарантированного объема.
Что будет дальше: реформы на бумаге и в жизни
Минздрав разработал проект приказа о расширении пакета услуг ОСМС по ряду хронических заболеваний — сахарному диабету, болезням обмена веществ, системным поражениям соединительной ткани, хронической почечной недостаточности. Планируется усиление цифрового контроля, риск-ориентированный мониторинг поставщиков, внедрение показателей качества в договорные отношения с медорганизациями. На бумаге — движение в правильном направлении. На практике — вопрос в том, как быстро эти изменения почувствует рядовой пациент.
Ранее сообщалось, как изменится система ОСМС в 2026 году.